「食事介助中、口を開けてくれない」「何をしても拒否されてしまう」――。介護現場や家庭介護で、誰もが一度は直面するこの難題。
本記事では、なぜ口を開けないのかという根本原因から、声かけや姿勢、スプーンの使い方、そして認知症の方への対応テクニックまで、科学的な根拠とともに徹底解説します。
実際の現場で使える対応法をお届けし、介助する側の不安や負担を少しでも軽くすることを目指します。
食事介助で口を開けない高齢者の“前準備”が9割を決める

声かけのタイミングと内容で反応は大きく変わる
高齢者が食事介助に協力的になるかどうかは、声かけの仕方で大きく変わります。特に、タイミングと内容を工夫することで、開口拒否を防ぎやすくなります。
食事の直前にいきなり「食べましょう」と声をかけても、本人が食事の時間だと認識できていなければ反応は薄くなります。また、機械的な声かけでは本人の心に届かないこともあります。
例えば、「○○さん、今日はお魚のいい香りがしてますよ」「○○さんの好きなプリンが待ってますよ」など、好物や香り、本人の関心に紐づけた声かけは非常に効果的です。食事を“楽しみなもの”として感じてもらえるかが鍵です。
こうした一工夫のある声かけは、介助前の大事なウォーミングアップとなり、利用者の“食べたいスイッチ”を押すことにつながります。
※ 誤嚥予防について詳しく知りたい方はこちら>>>https://asu-asu.blog/koureisya-syokujikaijo-goenyobou/
覚醒レベルの確認とトイレ・口腔ケアの重要性
食事介助前には、利用者がしっかり目覚めているか、そして身体的に食事を受け入れる準備が整っているかの確認が欠かせません。
特に高齢者の場合、軽度の眠気や意識レベルの低下があると、口を開けること自体が難しくなります。また、排泄の不快感や口腔内の不潔感が原因で「食べたくない」という拒否につながることもあります。
そのため、食事前にトイレを済ませておくこと、そして口腔ケアを丁寧に行い、口の中を清潔に保つことが重要です。口腔内がスッキリしていると唾液の分泌も促され、食べ物を口に入れる準備が自然と整います。
「眠気」「不快感」「口の不潔さ」といった“隠れた拒否理由”を取り除くことが、スムーズな食事介助の第一歩です。
引用元:公益社団法人 東京都医師会 各論6 口腔ケアと摂食・嚥下障害 P.15
食事環境と香り・好物の工夫で「食べたい気持ち」を引き出す
高齢者が食事に前向きになるためには、「食欲を刺激する環境づくり」がとても大切です。
無機質な部屋、無言の介助、ただ目の前に置かれた料理――このような状況では「食べたい」と思えないのは当然です。人間の食欲は視覚・嗅覚・雰囲気と密接に関係しています。
食事の前に、テーブルを整える・彩りのある食事を用意する・香りの立つおかずを選ぶ・BGMを流すなどの環境演出が効果的です。また、「○○さんの好きな焼き鮭ですよ」と声かけを添えるだけでも反応が変わります。
高齢者にとっても、食事は“楽しみ”であるべき時間です。そのきっかけを作るのは、介助者のちょっとした工夫です。
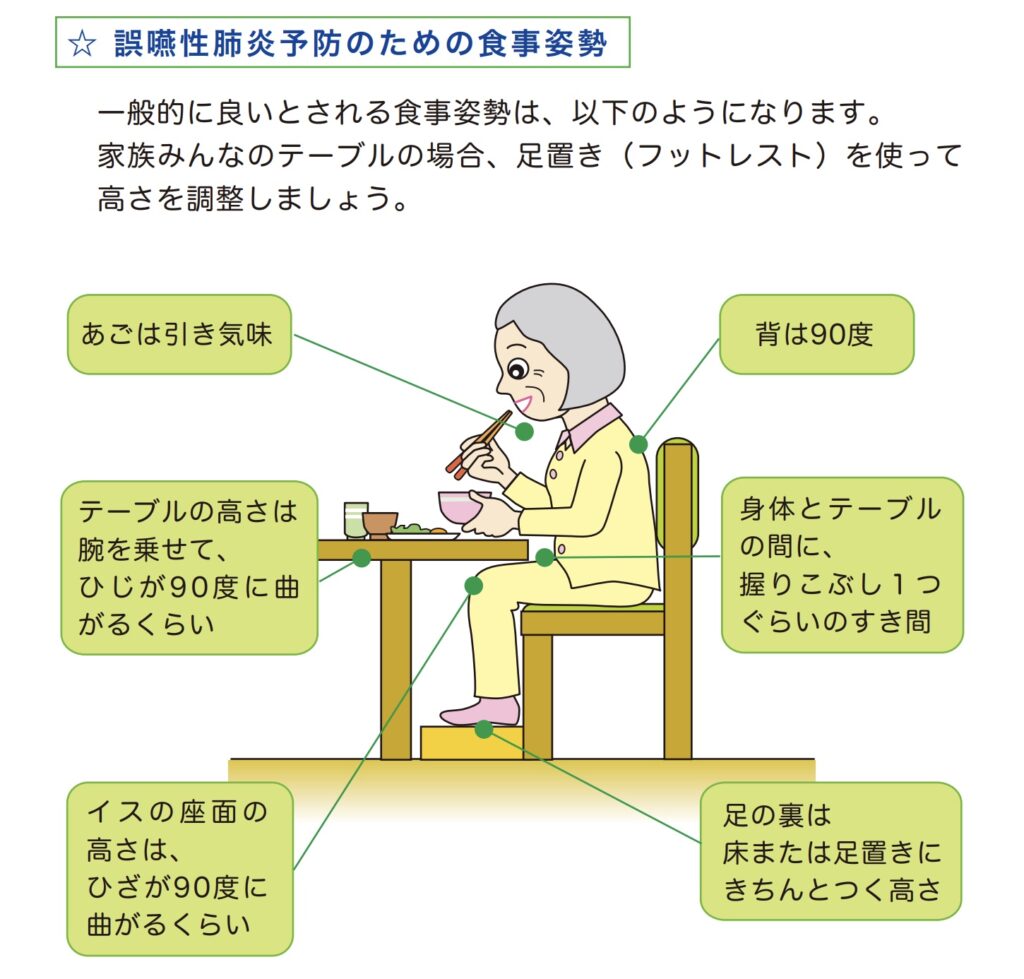
正しい姿勢と介助者の位置|斜め45度が基本
正しい食事姿勢は、口の開きやすさに直結します。不安定な姿勢では筋力を使って座位を保とうとするため、口を開ける余力がなくなってしまうのです。
また、介助者の立ち位置も重要で、真正面からの介助は威圧感を与えてしまうことがあります。
基本は、椅子やベッドで上体をやや前傾させた30~40度の角度を保ち、介助者は斜め45度の位置からアプローチします。顔の正面にスプーンを近づけることで、自然と口元が開きやすくなります。
「開けてくれない」は、実は姿勢の問題かもしれません。食べる準備ができる“姿勢づくり”を、最優先に整えましょう。
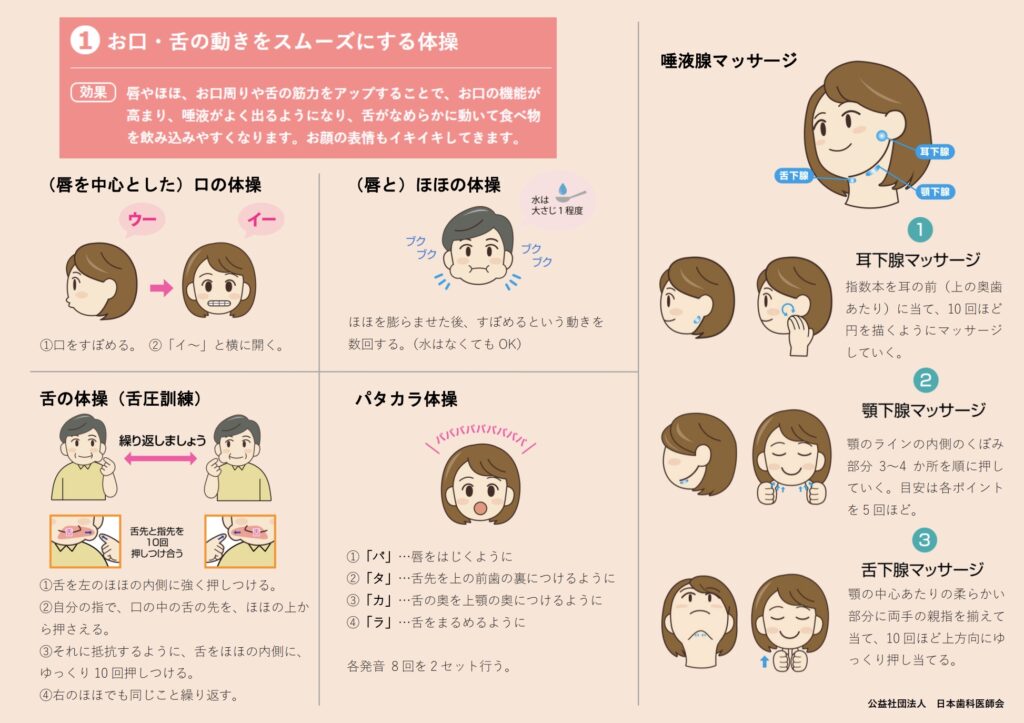
食事前の嚥下体操・口腔マッサージで開口準備
食事の直前に簡単な体操やマッサージを取り入れることで、口を開けやすくすることができます。
高齢者は加齢に伴い嚥下機能や唾液分泌が低下しています。口や舌、喉周りの筋肉がこわばっていると、物理的に開口が難しくなるケースもあります。
代表的なものに、「あいうえお体操」や「パタカラ体操」、「ほほ・唾液腺マッサージ」などがあります。これらは1〜2分ででき、口元が柔らかくなり、唾液も出やすくなります。
“食べる準備運動”として、食前のルーティンにすることで開口のしやすさが格段に変わります。
引用元:日本歯科医師会 (唇と)ほほの体操 パタカラ体操 唾液腺マッサージ 舌の体操
なぜ口を開けないのか?原因別に理解しよう

意思があっても「食べたくない」心理的拒否
口を開けてくれない理由が「本人の意思による拒否」であるケースは少なくありません。これは、心の状態が反映された行動なのです。
例えば、食事に嫌な思い出があったり、「食べたくない」という気分だったり、あるいは誰かに介助されること自体に抵抗がある場合もあります。
このようなときには、無理やり食べさせるのではなく、本人の気持ちに寄り添うことが大切です。「無理しなくていいですよ」「気が向いたら少しだけどうですか」といった穏やかな声かけが有効です。
介護は“食べさせること”ではなく、“尊厳を守ること”が第一です。拒否には意味があると理解し、無理強いしない対応が信頼関係につながります。
意思疎通ができない(認知症・失語症など)
認知症や失語症があると、食事の意味や声かけの内容が理解できず、指示に従って口を開けることが難しくなります。
このような場合、「今何をしようとしているのか」「何が口に運ばれようとしているのか」が本人に伝わっていないことが多いため、不安や混乱から開口を拒否する反応が出やすくなります。
具体的には、スプーンを見せながら「おいしいスープですよ」「○○さんの好きな卵焼きですよ」と伝える、顔を見て笑顔でゆっくり話す、同じリズムで繰り返すといった方法が有効です。
言葉が通じなくても、“わかってもらえる”安心感は伝わります。非言語のコミュニケーションこそが、信頼と開口の第一歩になります。
顎関節や嚥下機能の問題で「開けたくても開けられない」
実は「開けたくても開けられない」――というケースもあります。特に、顎関節の拘縮や麻痺、嚥下障害などの身体的要因がある場合です。
このようなときには、いくら声をかけても本人の意思ではどうにもならないことがあり、介助者が“拒否”と受け取ってしまうこともあります。
「口腔内を見てみたら、歯がぐらついていた」「口を開けたときに痛みを訴えた」などのケースは実際にあります。
無理に食べさせるのではなく、まずは歯科や医師、言語聴覚士など専門職の助言を仰ぎましょう。力ずくの介助は、逆にケガや誤嚥リスクを高めてしまいます。
眠気・疲労・薬の影響による開口困難
高齢者は体調や薬の影響で食事中に眠気が強くなることがあります。これは開口困難の大きな要因の一つです。
特に向精神薬や睡眠薬、抗不安薬などを服用している方は、起きているように見えても注意力や筋力が落ちている場合があります。
たとえば、介助者が「なんだか反応が鈍いな」「ウトウトしている感じがするな」と思ったら、少し時間をおいてから食事を再開するのが良い対応です。
無理に口を開けさせようとせず、食事の時間をずらす、もしくは量を減らすなど柔軟な対応を心がけましょう。
口腔乾燥・痛み・不快感による「無意識の拒否」
高齢者の中には、口腔内が乾燥していることで無意識のうちに口を閉じてしまう方がいます。
ドライマウスや義歯の不具合、口内炎などが原因となり、「開けたくない」という反射的な動きにつながるのです。
保湿ジェルや口腔マッサージ、唾液腺の刺激などを事前に行うことで、開口しやすくなる場合があります。
介助前には「口の中の状態」をチェックし、清潔かつ快適な状態を保つことで、開口拒否の多くは改善する可能性があります。
※ 介護職の転職を成功させる方法について詳しく知りたい方はこちら>>>https://asu-asu.blog/careworker-jobchange/
認知症の方に口を開けてもらうための具体的工夫

一皿ずつの提供と「香り」「音」で五感を刺激
認知症の方に口を開けてもらうには、「五感に訴える工夫」が非常に効果的です。
認知症によって、視覚・聴覚・嗅覚などの感覚が鈍くなっていると、食事の存在そのものを認識しづらくなります。また、複数の料理が一度に出ると混乱し、拒否につながることもあります。
そのため、一皿ずつ提供して刺激を絞ることで、集中力が高まりやすくなります。加えて、温かい料理の湯気や香り、料理が器に触れる音など、“気づかせる仕掛け”を意識することも大切です。
目に見える、香りを感じる、音がする――そうした五感への刺激は、「食べる」動作を呼び起こすきっかけになります。



「一緒に食べる」ことが介助の一番の近道になる
認知症の方には、他人の行動を模倣する「ミラーニューロン」の働きが活きることがあります。
つまり、「誰かが食べている姿を見せる」ことで、自然と自分も食べたくなるという現象が起きやすいのです。
たとえば、介助者自身が「いただきます」と声を出して一緒に食事を始めたり、家族や他の利用者と食卓を囲んで同じ食事を摂ることで、安心感や親しみが生まれ、口を開けやすくなります。
「食べさせる」のではなく、「一緒に食べる」姿勢が、最も効果的な介助になることを忘れないでください。
引用元:脳リハ.com ミラーニューロンの歴史と今 2017.2.25
有効な声かけ例:「○○さん、おいしそうな匂いがしますよ」
認知症の方には、抽象的な説明よりも、感覚に訴える具体的な声かけが有効です。
「ごはんですよ」「食べましょう」だけでは伝わらないことも多いため、視覚・嗅覚・聴覚に訴える表現を選びましょう。
たとえば、「○○さん、お味噌汁からいい香りがしてきましたね」「あつあつのコロッケ、今日のメニューにありますよ」といった声かけは、香りや温度を言葉で伝えることで、“食べたい”という反応を引き出しやすくなります。
言葉は道具です。表情とトーンを添えて、“食べる楽しみ”を想起させるような声かけを心がけましょう。
パターン化された拒否には“タイミング”の見直しを
毎回同じように食事を拒否する方は、「拒否のパターン」ができあがっていることがあります。
これは認知症の方によく見られる現象で、「この時間は嫌」「この人の介助は拒否」など、環境や条件に対して自動的に反応しているケースです。
このようなときは、介助者を変えてみる、時間帯をずらす、好きなメニューの日を利用するなど、タイミングの“揺さぶり”が有効です。
認知症の方の反応は固定ではありません。毎日の状態に応じて対応を柔軟に変えることで、「今日は食べられた」という成功体験を積み上げられます。
終始やさしく、穏やかなトーンで話しかける
認知症の方の行動は、その日の体調や感情の波に大きく左右されます。
介助者が焦ったり、苛立ちを感じながら接すると、その雰囲気は相手にも伝わり、警戒心や拒否反応を強めてしまいます。
常にやさしい声で、低めの穏やかなトーンで話しかけることが大切です。また、笑顔やうなずきなどの非言語的な安心感も重要な要素です。
介助の成功は「技術」だけでなく「空気感」でも決まります。落ち着いた対応が、信頼と開口への最短ルートです。
スプーンテクニックとポジショニングの実践法

スプーンは2/3量、下唇に軽く当てて「開口の合図」
スプーンでの食事介助は、量と当て方が重要です。
口に運ぶ食事の量が多すぎると、むせや誤嚥のリスクが高まるうえ、口を開けたくない心理にもつながります。
まずはスプーンの2/3程度の量をすくい、唇に触れる際は、下唇に軽く当てるようにして合図を送ると、自然と開口しやすくなります。
この「軽い刺激」が、“今から食べる”というリズムを作るきっかけになります。力任せに口に入れようとせず、まずはそっと知らせることから始めましょう。
舌の中央に置き、水平に引き抜くと安全性が高い
スプーンを口に入れた後の動きも、非常に重要なポイントです。
食べ物を「舌の中央」にそっと置き、スプーンを水平に引き抜くことで、食べ物が口内に自然に収まりやすくなり、誤嚥リスクを最小限に抑えることができます。
角度をつけて引いたり、上あごに押し付けるような動きは、拒否や不快感につながります。
特に嚥下障害のある方には、丁寧で安定した動作が求められます。1つひとつの動作に根拠があるという意識を持ちましょう。
麻痺のある方は「健側から」「斜め下から」アプローチ
片麻痺がある高齢者に対しては、健側(麻痺のない側)からの介助が原則です。
麻痺側では感覚が鈍く、スプーンを認識しづらいため、反応が遅れたり開口が難しくなります。
また、スプーンを運ぶ方向は、斜め下からやや前方へと持っていくことで、口を自然に開きやすい角度が作れます。
「どの位置から食べさせるか」が開口の成功率を左右する重要なポイントです。利用者の体の状態に応じて、最適な角度と側面を見極めましょう。
閉口・噛みつきへの対応|無理に押し込まない
介助中に突然スプーンを噛んでしまったり、口を閉じてしまう場面では、無理やり口に押し込まないことが鉄則です。
これは拒否のサインであり、無理な介助は恐怖や嫌悪感を強め、次回からさらに強い拒否に発展してしまいます。
スプーンを噛まれた場合は一度手を止め、「落ち着いたらまた食べましょうね」と声かけをして、表情や目線で安心感を与えましょう。
介助は“戦い”ではありません。小さな拒否にも尊重の気持ちをもって接することが、成功へつながります。
正しい姿勢ができていないとスプーンも効果を発揮しない
スプーン操作の前提として、「正しい姿勢」が保たれていることが大前提です。
背中が丸まっていたり、顎が引けすぎていたり、頭部が傾いていたりすると、たとえテクニックが正しくてもスムーズな介助は困難になります。
椅子に座っている場合は、腰と背中がしっかり支えられ、足裏が床につくよう調整しましょう。ベッド上では30〜40度の上体起こしと、頭部がまっすぐ向くよう枕などで微調整を行います。
姿勢の調整は介助の“土台”です。正しい姿勢を保って初めて、スプーンテクニックが安全かつ効果的に活きてきます。
引用元:一般社団法人 埼玉県歯科医師会 誤嚥性肺炎予防のための食事姿勢と口腔健康管理 P.5
それでも口を開けてくれない時の「やめる勇気」と相談先

無理に食べさせることは“逆効果”になることもある
高齢者が口を開けないとき、無理に食べさせようとすることは逆効果になることがあります。
口を開けないのは「食べたくない」だけでなく、「食べられない」「怖い」「苦しい」といった不快感や防衛反応であることも少なくありません。
たとえば、食事介助中に無理に口へスプーンを押し込まれた経験があると、次回以降さらに強く拒否するようになり、食事自体に対する嫌悪感が生まれます。
「食べてもらうこと」ではなく、「本人の尊厳と安全を守ること」が介助の目的です。ときには“引く勇気”をもつことも、プロの介護に必要な判断です。
食事介助を一時中断する判断|別の時間に再チャレンジ
どうしても口を開けない場合は、無理に続けるよりも時間をおいて再チャレンジする方が成功率が高まります。
高齢者はその時々の体調や気分、覚醒度によって反応が変わるため、「今は食べたくない」だけで、30分後には食べられるというケースもあります。
たとえば、午前中の眠気が強い時間を避け、午後の活動後や水分補給のあとなどに再度トライするとスムーズにいくこともあります。
“時間をずらす”ことは、拒否を受け止めつつも食事支援を継続するための、有効な選択肢です。
医師・ST(言語聴覚士)・歯科衛生士に相談すべきタイミング
食事介助で口を開けない状態が続く場合、専門職のサポートが必要になることがあります。
たとえば、顎のこわばり、義歯の不適合、誤嚥の疑い、食事中のむせや声の変化などがあれば、医師・言語聴覚士(ST)・歯科衛生士に相談することが重要です。
医療やリハビリの視点から口腔機能を評価・改善することで、開口拒否の原因が明らかになり、より適切な支援が可能になります。
「原因がわからない」「介助の限界を感じる」場面では、遠慮せず専門家に助けを求めることで、安心して介助を続けることができます。
在宅介護者のための相談窓口(地域包括支援センターなど)
家族による在宅介護では、食事介助の負担や不安を1人で抱えがちです。
「口を開けてくれない」「どうすればよいかわからない」と感じたときは、地域包括支援センターや居宅介護支援事業所(ケアマネ)に相談してみましょう。
たとえば、訪問リハビリや訪問歯科、訪問看護などの介入を提案してもらえる場合があり、介護者の負担を軽減できます。
1人で悩まず、地域の資源を活用することが、介護を続ける上での大きな支えになります。
※ 在宅介護のストレスケアについて詳しく知りたい方はこちら>>>https://asu-asu.blog/kaigo-iraira-taisyohou/
介助者の不安と罪悪感を軽くする「共感」と「情報共有」
「食べてもらえなかった…」「自分の介助が悪かったのかも…」という不安や罪悪感は、介護者が最も抱えやすい悩みです。
しかし、高齢者が口を開けないのは、介助者の責任ではなく、身体や認知機能の状態によるものであることが多いのです。
施設職員同士や、家族介護者同士で体験を共有したり、SNSや地域の家族会などで“共感”や“情報”を得ることで、心理的負担は大きく軽減されます。
介護は孤独ではなく、チームで支えるもの。自分だけの問題にしないことが、長く続けるためのコツです。
【まとめ】口を開けない高齢者にも寄り添える食事介助とは

開口拒否は“悪意”ではなく“状態”であると理解することが第一歩
「どうして口を開けてくれないのか…」と悩んだとき、まず思い出してほしいのは、その行動は“悪意”ではなく“状態”であるということです。
高齢者の行動の背景には、認知機能の低下、筋力や感覚の変化、精神的・身体的な理由が複雑に絡み合っています。
怒ったり責めたりするのではなく、「そういう状態なんだ」と受け止める姿勢が、介助者自身の心の余裕にもつながります。
理解と共感の視点が、拒否に対する最初の解決策になります。
声かけ・環境・準備・スプーン・姿勢を一つずつ見直す
口を開けてくれない時、解決の鍵は“テクニックよりもプロセス”にあります。
声かけのタイミング、食事前の準備、環境の工夫、姿勢の安定、スプーン操作の配慮…一つひとつを丁寧に見直すことで、状況が大きく改善することがあります。
例えば、「食べてもらえなかった」日があっても、前日のやり方を少し変えたことで成功することも珍しくありません。
“今日できなくても、明日できるかもしれない”という柔軟な発想が、介護における最大の強みです。
何よりも「無理をしない」「一人で抱え込まない」介護が大切
食事介助で口を開けないことは、決して珍しいことではなく、現場ではよくある課題です。
最も大切なのは、介助者自身が心身をすり減らさないことです。無理に食べさせようとしない、一人で頑張りすぎない、時には相談したり、交代したりすることも必要です。
「今は無理でも、またチャレンジしよう」と思える気持ちを持つことが、良い介助につながります。
高齢者の“食べる力”を支えるのは、介助者の“余裕”と“優しさ”です。介護者自身を大切にしながら、より良い支援を目指しましょう。
おわりに
高齢者が口を開けてくれないとき、焦りや不安を感じるのは当然です。
しかし、ひとつずつ原因を見極め、適切な対応を重ねることで、状況は少しずつ変わっていきます。
大切なのは、相手の立場に立ち、介助者自身も無理をしないこと。あなたの優しさと工夫が、食べる楽しみを支える力になります。



コメント