はじめに:介護職と医療行為の関係性
介護の現場では、利用者さんの身体状態や生活状況によって医療行為と隣り合わせになるケースが増えています。「介護職でも医療行為を行えるの?」という疑問をお持ちの方も多いでしょうが、結論としては法律上、介護士が行える行為には明確な線引きがあるということが最大のポイントです。
なぜこの線引きが大切かというと、介護と医療の境界をあいまいにしたまま行為をすると、医師法違反や保健師助産師看護師法違反などのリスクが生じるからです。さらに、利用者さんの身体に深刻な影響を及ぼす恐れがある医療行為を無資格で行うのは、利用者さんの安全を損なう危険が高いため、法律で厳格に規定されています。
たとえば、「爪切り」や「耳かき」といった一見すると医療行為ではなさそうな行為でも、利用者さんの疾患や身体状況によっては医療的判断が必要になる場合があります。逆に、「喀痰吸引」や「経管栄養」といった、かつては医師や看護師だけが行っていた行為も、特定の研修を受けた介護職が対応できるようになったケースもあります。
本記事では、これから介護職を目指す方や介護職として働き始めたばかりの方が気になる「介護士が行える医療行為・行えない医療行為」について、法律面・実務面での注意点を踏まえながら総合的に解説します。専門的な内容も含みますが、まずは「介護職がどこまで可能なのか」をしっかり理解するところからスタートしてみてください。
医療行為とは? 医療的ケアとの違い

医療行為と医療的ケアは似ているようでいて別物です。「医療行為」とは本来、医師や看護師などの医療従事者しか行えない高度な行為を指し、その一部を特定の研修を受けた介護職員が実施できるようにしたのが「医療的ケア」の概念です。
日本が超高齢社会を迎え、介護現場における医療ニーズが増大している中、現場の負担を軽減し、利用者さんのQOLを高めるという理由から、介護職にも限定的に認められる行為が出てきました。これがいわゆる「医療的ケア」として位置づけられています。しかし、法律上は依然として医師や看護師が独占的に行う範囲**があり、そこを超えてしまうと違法行為となります。
医療行為の代表例: 注射、点滴、創傷処置(褥瘡処置を含む)、採血など
医療的ケアの代表例: 喀痰吸引、経管栄養(胃ろう・腸ろう・経鼻など)
これらは研修を修了した介護職員でも行えるようになりましたが、事業所ごとの体制や医師の指示が必要になります。
医療行為と医療的ケアを明確に区別することが大切です。介護職として働くうえで、「自分がやろうとしている行為は医療行為なのか、それとも医療的ケアとして認められているのか」をしっかり見極められるようになることが、事故や法的トラブルを防ぐカギとなります。
【基礎知識】介護職員が行える医療行為・行えない医療行為

「介護福祉士」と「介護職」は同じ?
介護現場で働く人にはさまざまな資格・研修のステージがあります。国家資格である「介護福祉士」を持っていても、医師や看護師のように医療行為全般を行えるわけではありません。ここが誤解されがちなポイントです。
医療行為は法律で「医師、看護師など医療従事者が行う」ことが前提とされているため、介護福祉士であっても医療従事者ではないという区分が大きく影響します。医療従事者とは、医師・歯科医師・看護師・准看護師などのことで、彼らには医師法や保健師助産師看護師法によって独占的な業務が認められています。
介護福祉士は介護の専門家として重要な役割を担いますが、医療行為の全てを担えるわけではない点をしっかり理解しておきましょう。もし「これは医療行為かな?」と感じる場面に遭遇したら、必ず看護師や医師に相談し、無理をしないのが賢明です。
介護士がおこなえる医療行為の具体例
介護職が行える行為の中には、「医療行為ではない」と解釈されており、法律上認められているケアがいくつかあります。実は、日頃の介護業務でよく遭遇する事柄も少なくありません。
「医療行為であるか否か」は行為の危険度や専門性の高さによって判断されます。バイタルサインの測定(体温、血圧、脈拍など)は、結果の解釈や処置が医療従事者に求められるものの、計測自体は機器を使えば安全にできるため、「医療行為」にまでは該当しないと考えられているわけです。
体温計測・血圧測定・SpO2測定: 機器を使用するだけなので、介護職でも実施可能。
軽微な切り傷や擦り傷の応急処置: 大きな処置を伴わないガーゼ交換などはOK。
服薬介助: 利用者さんが自分で服用する薬のサポートは医療行為ではない。
日常の爪切りや耳かき: 特別な医療判断が必要ない範囲であれば、生活援助として可能。
行える行為の範囲を正しく理解し、安全にケアを行うことで、利用者さんのQOLを守りながら自信を持って仕事ができます。ただし、少しでもリスクの高い状況が疑われる場合は、必ず医療従事者に判断を仰ぐことを忘れないでください。
参考資料:厚生労働省 医師法第17条、歯科医師法第17条及び保健師助産師看護師法第31条の解釈について(通知)平成17年7月26日
介護の仕事においておこなえない医療行為
介護職が行えない医療行為は意外に多く、違反行為をすると法的責任を問われる可能性もあります。「これは医療行為かも?」と少しでも思ったら、医師や看護師に相談するのが鉄則です。
なぜなら、医療行為は高度な専門知識や経験が前提となるため、リスク管理を徹底する必要があります。無資格で行うことで利用者さんに重大な健康被害をもたらすおそれがあり、法律でも厳しく規定されています。
注射(インスリン注射含む)や点滴の管理: 針を使用して体内に直接働きかける行為は全て医療従事者の業務。
摘便: 直腸診などを伴う場合もあり、医療行為に該当。
褥瘡(床ずれ)の深い処置: 軟膏を塗る程度以上に踏み込む行為は医師や看護師の領域。
血糖値測定(採血): 指先からの採血であっても、介護職が行うと医師法違反に。
「やっていい範囲」と「絶対NGな範囲」を明確に区別しておくことで、利用者さんを安全にサポートできます。違反行為をすることで、あなた自身が大きな法的リスクを負ってしまう場合もあるため、慎重な行動が求められます。
※ 介護職の転職を成功させる方法について詳しく知りたい方はこちら>>>https://asu-asu.blog/careworker-jobchange/
法律で一部認められている医療行為とその条件

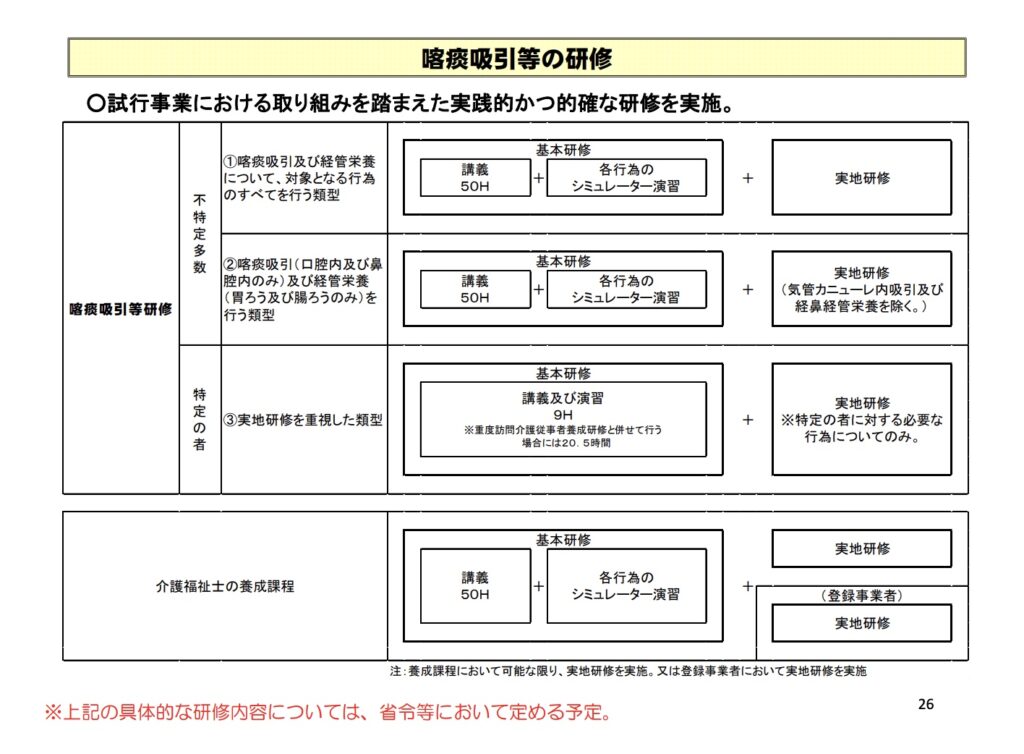
特定行為としての「喀痰吸引」
「喀痰吸引」は医療行為として位置づけられてきましたが、現在では一定の研修を修了した介護士ならば行えるようになっています。これが介護現場での負担軽減と利用者さんの生活の質向上につながっています。
利用者さんによっては、痰が詰まりやすかったり、嚥下機能の低下で自力で痰を排出できないケースがあり、看護師が常駐していない施設でも迅速な吸引が求められる場面が少なくありません。法改正により、研修を修了した介護福祉士や介護職員が安全に喀痰吸引を行える環境を整えることで、現場のニーズに応えようという背景があるのです。
喀痰吸引を実施できるようになると、利用者さんの呼吸状態を安定させ、さらなるケアの質向上につながります。ただし、研修修了や実地指導が前提となるため、しっかりと知識と技術を習得してから業務に当たることが重要です。

特定行為としての「経管栄養」
「経管栄養」とは、鼻や胃ろう・腸ろうなどにチューブを通して栄養を直接注入する行為です。かつては医師や看護師だけの業務でしたが、これも特定の研修を修了した介護職員であれば実施が認められるようになりました。
高齢者や障害を持つ方の中には、口から栄養を摂取するのが難しい方がおり、経管栄養は重要なケアとして日常的に必要です。現場のニーズが大きい一方、管理や手技が適切でないと、栄養剤の誤嚥やチューブの誤挿入など深刻な事態が生じる恐れがあるため、限定された研修修了者のみが行えるよう法整備が進められたのです。
経管栄養の手技を習得すれば、食事が困難な利用者さんへの生活支援をさらに充実させられるメリットがあります。ただし誤嚥・窒息・感染といったリスクを常に念頭に置き、マニュアルや医師の指示を厳守して行うことが大切です。
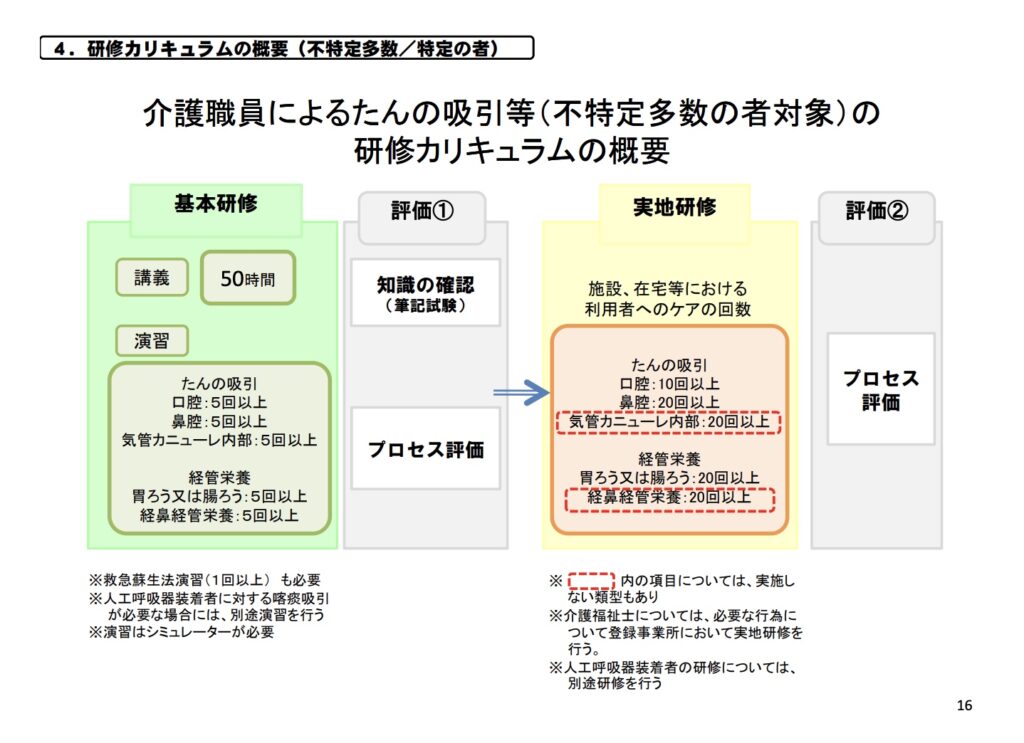
研修を受けることで行えるようになる医療行為
上記のような喀痰吸引や経管栄養は、介護職員が研修を受けて条件を満たせば行える医療行為です。これらは総称して「医療的ケア」と呼ばれ、法改正以降、介護福祉士や一部の介護職員が担うことが許されています。
研修制度が導入された理由は、医療と介護の連携を強化し、利用者さんに必要なケアを迅速に提供するためです。特に在宅や施設で看護師が24時間常駐できない場合に、研修修了者が必要なケアを担当できることで、利用者さんの身体状況を安定化させる効果が期待できます。
「自分も医療的ケアを担いたい」と思われる方は、所定の研修を修了し、事業所内で実地指導を受けるなどのステップを踏むことが必要です。きちんと正規のプロセスを踏むことで、安心・安全な介護を提供できる介護職員として活躍の幅が広がります。
引用元:厚生労働省 喀痰吸引制度について 資料1 P.16
引用元:厚生労働省 喀痰吸引制度について 資料1 P.26
医療行為に該当しない行為・誤解されがちな事例

爪切りや耳かきは医療行為?
一見、爪切りや耳掃除は生活援助の範囲に感じられますが、場合によっては医療行為とみなされるリスクがあります。主に利用者さんの身体状態や疾患が関係する点が見逃せません。
例えば、血行障害のある足の爪切りでは、深爪による出血や感染が命取りになるケースも否定できません。耳掃除も、外耳道炎や外耳道の狭窄がある方に対しては医療的判断を伴うことが考えられます。医療従事者の判断が必要な場合には、介護職が安易に手を出すべきではないのです。
糖尿病の利用者さんの爪切り: 小さな傷がきっかけで壊疽が進行する恐れもあるため、看護師や医師への確認が必須。
耳垢の除去: 綿棒や耳かきだけではなく、医療的器具が必要な場合は医療従事者が担当すべき。
日常的に行われる爪切りや耳掃除であっても、利用者さんの状態に配慮して「これは本当に介護職がやっても大丈夫か?」を判断する意識が重要です。迷ったら専門職に相談し、決して独断で行わないようにしましょう。
服薬介助とその注意点
「服薬介助は医療行為ではない」とされていますが、薬の種類や量を変える判断は絶対に介護職が行ってはいけません。あくまで「利用者さんが自分で薬を飲む際にサポートする」行為に留まります。
薬の効果や副作用は医師や薬剤師の専門領域です。介護職が判断を誤って用量を変えてしまうと、利用者さんの健康状態に重大な影響が及ぶ可能性が高いため、法的にも禁じられています。
シートからの薬の取り出し: 利用者さんが飲みやすいようにピルカッターなどを使う補助はOK。
薬剤を勝手に粉砕する・潰す: 医師や薬剤師の指示がなければNG。
誤薬防止対策: 名前や薬袋のラベルを必ず確認するなどの手順を遵守する。
服薬介助は日常的に行われるため、「飲み忘れの防止」「誤薬の回避」といったサポートを適切に実践することが大事です。医療行為の範疇を超えないよう、必ず医師や薬剤師との連携を取るのをお忘れなく。

「これって医療行為?」と迷ったらどうする?
少しでも「医療行為かもしれない」と感じたら、医師や看護師、薬剤師などの専門職に相談するのが絶対の原則です。自己判断で突き進むのは危険です。
介護職と医療従事者は「チーム」で利用者さんを支える存在です。連携と情報共有が不十分だと、最悪の場合、利用者さんの健康リスクを高めたり法的トラブルにつながる可能性があります。
「介護職だけでは抱え込まない」という意識が利用者さんの安全と自分自身の法的リスク回避につながります。疑問を感じたら早めに専門家へ確認し、チームケアの一員として協力しながら解決策を見つけましょう。
※ 褥瘡の原因、症状、治療法について詳しく知りたい方はこちら>>>https://asu-asu.blog/jokusoucare-genin-syoujou-taiousaku/
介護職員ができない医療行為と注意点

インスリン注射
糖尿病管理に欠かせないインスリン注射は、例外なく医療行為として扱われます。介護職が利用者さんに代わって針を刺す行為はNGです。
注射行為は身体に直接針を刺し、薬剤を注入するリスクが高い行為。インスリンは血糖値に直接影響を及ぼし、投与量によっては低血糖などの危険があるため、医療従事者の管理・指示が不可欠とされています。
利用者さんが自分で注射する場合のサポート: 注射器の準備や廃棄物の処理を手伝うことはOK。
注射そのものを代行: 介護職が針を刺すのは法的にも危険性の面でも許されない。
万が一、介護職員がインスリン注射を代行して事故が起きた場合、重大な法的トラブルに発展します。安全管理と利用者さんの尊厳を守るためにも、注射は原則として医療従事者の業務と心得てください。
摘便
便が詰まっている場合に指などを使ってかき出す「摘便」も、医療行為に分類されます。介護職が勝手に行うと、医師法違反に問われるリスクがあります。
摘便は肛門や直腸を直接触れる行為であり、高度なリスク評価(直腸内部の状況や損傷の可能性)と身体的苦痛を伴う可能性があるため、医療的判断が必要です。
軽度の便秘であれば食事や運動のサポート、浣腸器の補助などは介護職でも行える範囲。
直腸内に指を入れる摘便は、医師や看護師にしか許されない領域。
便秘は高齢者に多い悩みですが、介護職が摘便を独断で行うことは違法行為となり得ます。利用者さんの安全を最優先に考え、処置が必要な場合は医療従事者に連絡しましょう。
血糖値測定・点滴管理・褥瘡処置
採血を伴う血糖値測定、点滴の管理、深い褥瘡(床ずれ)の処置も、いずれも医療行為であり、介護職員が行うことはできません。
採血: 針を用いて血液を採取すること自体が医療行為と定義される。
点滴管理: 薬剤や液体を血管内に注入する行為は極めて危険度が高い。
褥瘡の専門処置: 感染リスクをはじめ、組織の状態を適切に評価する医療知識が必要。
血糖値測定の補助: 利用者さんが自分で測定する機器を操作するサポートはOKだが、指先に針を刺すのはNG。
浅い傷のガーゼ交換: 医療行為ではなく応急処置の範囲に留まるため、実施可能。
これらの行為は利用者さんの命に直結しやすい重大行為であるため、必ず医師や看護師が行うことになっています。介護職は自分の範囲外の行為を行わないと徹底し、必要なときは速やかに専門家へ繋ぐことが安全管理の要です。
【罰則】介護職が違反の医療行為を行った場合のリスクと対応

介護職が無資格のまま医療行為を行うと、刑事・民事・行政・社内の4方向で「罰則」や不利益を受ける可能性があります。 境界線を守り、迷ったら必ず医療職(看護師・医師)へ相談することが最善の自己防衛です。
医療行為は合併症のリスクが高く、医師・看護師などの独占業務として法律で厳格に線引きされています。無資格の実施は、利用者の生命・身体の危険を高めるだけでなく、事業所の信用失墜や加算停止など組織的ダメージにも直結します。
想定される罰則・不利益の典型
刑事:無資格での医療行為や誤処置により、書類送検・捜査対象になり得る
民事:家族からの損害賠償請求(治療費・慰謝料・休業損害 など)
行政:自治体・保険者の指導・監査、加算停止・返還、指定停止 等
社内:就業規則に基づく懲戒(戒告・減給・出勤停止・解雇)、配置転換、再教育
危険な“越境”の場面
依頼・善意に流されてインスリン注射や点滴管理を代行
夜勤帯に看護師不在で採血(血糖測定のための穿刺)を実施
便秘対応で摘便に踏み込み直腸損傷
褥瘡の専門処置(デブリードマン等)を独断で実施
発生時の初動フロー
- 直ちに中止・安全確保(バイタル確認/必要時は救急要請)
- 看護師・管理者・当直医へ即時連絡(指示系統に沿う)
- 事実経過を時系列で記録(誰が・いつ・どこで・何を・どうした・結果)
- 家族説明は管理者主導(個人判断の謝罪・示談は避ける)
- 再発防止カンファ(原因分析→対策→教育・手順改定)
罰則は“知っていれば回避できるリスク”です。
この3点を日常化すれば、利用者の安全もあなたのキャリアも守れます。
※本章は一般的情報であり、最終判断は所属法人の規程・最新法令・医療職の指示に従ってください。
介護士の医療行為Q&A

介護士ができない医療行為にはどんなものがあるの?
「具体的にはどの行為がNGなの?」という疑問は非常に多いです。前述のとおり、注射、点滴、採血、深い褥瘡処置、摘便などが代表例です。
これらは身体への侵襲度が高く、専門的なリスク判断が必要な行為であるため、介護士が行うことは認められていません。
インスリン注射: 低血糖を引き起こすリスクがあるため、特に厳格に取り扱われる。
摘便: 肛門付近への刺激や直腸診など、医療的スキルを要する行為。
NG行為を把握しておくことで、うっかり違反行為に手を染めるリスクを避けられます。曖昧な場合は医療従事者に相談が鉄則です。
爪切りや耳かきは介護士が行っても良いの?
原則として、状態が通常の範囲内であれば生活援助として問題ありません。しかし、利用者さんに糖尿病や血行不良のリスク要因がある場合は、医療者への確認が望まれます。
深爪や外耳道の損傷が重篤な感染症に発展するケースもあるため、医療的判断が介入する可能性があるのです。
健常な爪・耳: 介護職が行う分には問題ない。
血行障害のある方や傷がある方: 感染リスクが高く、医師や看護師の助言を仰ぐべき。
爪切りや耳かきは日常行為に見えても油断大敵。「利用者さん個々の状態に合わせた判断をする」という視点を忘れないでください。
服薬介助は医療行為ではないの?
服薬介助自体は医療行為ではありません。利用者さんが自分で飲む薬を、手間のかからないよう手助けする行為と定義されます。
医療行為とは、薬を処方したり投与量を変更したりといった医師の専門領域の決定権を侵す行為を指します。介護士は、あくまで「決定された薬の飲み忘れを防ぐ」などのサポート役です。
薬瓶を開ける、シートから薬を出す: 介護職が行ってもOK。
粉砕や包み替え: 医師・薬剤師の指示がなければNG。
服薬管理で介護職に求められるのは「正確なサポート」。医療行為との境界線を意識しつつ、利用者さんが安全に薬を服用できるよう支援することがミッションです。
介護士が医療行為を行う際に気をつけるポイント

業務の中で医療行為がどれなのか認識する
日常的な介護業務においても、どこまでが医療行為で、どこからが生活援助に該当するのかを常に意識することが大切です。
判断を誤ると医師法違反などの法的リスクが生じ、利用者さんの安全にも影響します。境界をきちんと把握し、必要に応じて看護師や医師に相談する姿勢が求められます。
体温測定や血圧測定: OKだが、異常値が出たときの対応は看護師と連携する。
爪切りや耳掃除: 状態をチェックし、場合によっては医療従事者に依頼する判断が必要。
「これは医療行為では?」と少しでも感じたら迷わず専門家に相談しましょう。境界を明確にする習慣が、トラブルを事前に防ぐコツです。
普段から医療的な知識を身に付けておく
医療行為の範囲を理解するには、基本的な医療知識が欠かせません。 研修や勉強会を活用して、スキルアップを図ることが大切です。
学び続ける姿勢 が、介護職の専門性を高め、利用者さんにも安心感をもってもらえる重要なポイントとなります。
まとめ:介護職ができる医療行為を理解し、安全な介護を提供しよう
介護職が行える医療行為・行えない医療行為には明確なラインがあります。法律や研修制度によって、一部の医療的ケアは介護職にも認められていますが、それ以外の行為は医師・看護師の専権事項 です。
できる行為: 体温計測、軽微な傷の処置、日常の爪切り・耳掃除、服薬介助など
条件付きでできる行為: 喀痰吸引、経管栄養(研修修了+指示)
できない行為: 注射、点滴管理、専門的褥瘡処置、摘便など
最後に強調したいのは、「介護職が行える医療行為はあるが、決して無制限ではない」 ということ。ケアの境界線を意識しながら、利用者さんに安全・安心なサービスを提供できるよう、日々学習し、チームで連携しましょう。
これから介護職を目指す方や、就職間もない方にとっては難しい話に思えるかもしれませんが、正しい知識を身につければ不安は解消され、自信をもって現場に臨むことができます。 ぜひ、本記事の内容を参考に、より良い介護の未来を一緒に築いていきましょう。

コメント