徘徊は、認知症のある方に多く見られる症状であり、家族や介護職員にとって大きな悩みのひとつです。突然の外出や行方不明は、命に関わるリスクもあります。
本記事では、「徘徊の原因」「予防方法」「対応方法」だけでなく、福祉用具や地域支援の活用法まで、徘徊に関するあらゆる対策を専門的に解説します。在宅介護の方も、介護施設で徘徊に悩む職員の方も、ぜひご参考ください。
徘徊とは?認知症とBPSDの基礎知識

「徘徊」は目的のある行動:誤解されがちな症状
「徘徊」は認知症の人に特有の“意味のない行動”だと誤解されがちですが、実は本人にとっては目的のある行動です。
徘徊は、「どこかに行きたい」「何かを探している」という強い意思の表れであり、ただの迷子や無目的な動きではありません。これは、記憶障害や見当識障害といった認知症の症状により、「今自分がどこにいるのか」「これから何をすべきか」が分からなくなり、その結果として行動に出るのです。
たとえば「仕事に行かなくては」といってスーツを着て外出したり、「家に帰る」と言ってすでに住んでいる家を出ようとするのは、本人にとっては非常に自然な行動です。本人の頭の中では“目的がある行動”として成立しているからです。
徘徊は“問題行動”ではなく、“認知症による目的ある行動”と捉えることで、家族や介護者も冷静に対応しやすくなります。

徘徊はなぜ起こる?中核症状と周辺症状(BPSD)の関係
徘徊は、認知症の「中核症状」と「周辺症状(BPSD)」が複雑に絡み合って起こると考えられています。
中核症状とは、脳の障害によって直接生じる症状で、記憶障害・見当識障害・判断力の低下などが含まれます。これらが進行すると、本人は自宅にいることがわからず、「ここはどこだろう」「帰らなければ」という不安が生まれます。この不安が、徘徊という行動につながります。一方、周辺症状(BPSD)は環境や心理的ストレスによって引き起こされる怒り・不安・抑うつ・妄想などであり、不安や混乱が行動として現れる場合が多くあります。
たとえば、「財布を盗られた」と妄想を抱き、自分で探そうと外へ出たり、「親が心配」と過去の記憶を頼りに外出するケースもあります。
徘徊は、単一の原因ではなく、中核症状とBPSDが重なり合って生じる現象であるため、対応するには両者の理解が不可欠です。
特に徘徊が多い「前頭側頭型認知症」とは
「前頭側頭型認知症(FTD)」は、アルツハイマー型と異なり、早期から行動の変化が顕著に現れる認知症です。その特徴の一つが“徘徊”です。
FTDでは、前頭葉(行動の制御)や側頭葉(言語や記憶)に障害が起きるため、常同行動(同じ行動を繰り返す)や衝動的な外出が多くなります。本人にとっては明確な理由がなくとも、身体が勝手に動いてしまうような感覚になります。また、病識(自分が病気であるという自覚)がないことも多く、徘徊している自覚がまったくない場合もあります。
たとえば、同じ道を毎日決まった時間に歩く、公共交通機関で長距離移動してしまうなどの事例が報告されています。徘徊範囲も広く、長距離の移動になることが多いため、より高度な見守りや対策が求められます。
前頭側頭型認知症では、早期の段階から徘徊対策を検討することが重要です。
認知症による徘徊の主な原因

記憶障害・見当識障害による「現在地」の認識困難
認知症による徘徊の最大の原因の一つは、「記憶障害」や「見当識障害」によって現在地や時間、目的の認識が曖昧になることです。
記憶障害が進行すると、「今が何時か」「ここがどこか」といった情報が失われ、本人は“自分の居場所がわからない”という不安に駆られます。さらに、見当識障害によって、目の前の場所や人を正しく認識できず、「家に帰らなきゃ」「会社に行かなきゃ」という思い込みから外出してしまうのです。
実際に、現在の自宅を「見知らぬ場所」と感じ、かつて住んでいた家に帰ろうと徘徊するケースは多くあります。
記憶や認識の障害に起因する行動であることを理解し、責めたり叱るのではなく、安心感を与える声掛けや環境調整が求められます。
身体的不調・便秘・薬の副作用などによる違和感
徘徊は、身体的不調が原因で起こることも少なくありません。
特に便秘や排尿障害、内服薬の副作用などで生じる「身体の違和感」が、不安感や落ち着きのなさとして表出し、結果として徘徊に繋がることがあります。高齢者の場合、自分の不調を正確に言語化することが難しく、「とにかく動き出してしまう」という形で表現されることがあるのです。
たとえば、便秘が続いて不快感がある際に、本人はその原因をうまく伝えられず、「なんとなく出かけたい」という感覚で家を出ることがあります。薬によっては興奮作用や不眠を引き起こすものもあり、それが夜間の徘徊に繋がることもあります。
身体の状態を日頃から観察し、適切に医療機関と連携することで、徘徊のリスクを軽減できます。
習慣の再現:「出勤」「買い物」「帰宅」行動の再現
徘徊行動は、かつての生活習慣の再現として起こることもあります。
認知症の方は、過去の記憶が強く残っている一方で、現在の状況が理解できないことが多く、自分の“現役時代のルーティン”を繰り返すような行動に出ることがあります。
たとえば、長年会社勤めをしていた方が、朝スーツを着て「出勤しよう」と外に出る、買い物に行こうとして道に迷ってしまう、というケースがよく見られます。本人にとっては当然の行動であるため、それを止めようとすると混乱や抵抗を招きやすくなります。
このような場合は、日々の生活の中で“役割”や“目的”を持ってもらうことで徘徊行動が和らぐことがあります。デイサービスなどでの「仕事」「役割づくり」は大きな支えとなります。
不安・ストレス・環境変化による心理的要因
徘徊は、心理的なストレスや環境の変化が引き金になることもあります。
認知症の方は環境の変化に敏感で、新しい場所や見知らぬ人が増えると「ここはどこ?」という不安が生まれます。さらに、家族との関係や日常会話の減少、寂しさ・不満といった感情が蓄積すると、それが“落ち着きのなさ”として徘徊となって表れるのです。
たとえば、引っ越し後に「家に帰りたい」と言って外出してしまう、夜間に不安から歩き回るなどの行動が典型例です。
本人の心理的背景に寄り添い、「安心できる人」「落ち着ける場所」を用意することで、徘徊の頻度は大きく減少します。
徘徊のリスクと社会的影響

行方不明・事故・転倒などのリスク
徘徊によって最も懸念されるのは、命に関わるリスクの発生です。
認知症の方は判断力や空間認識が低下しており、信号無視、車道への飛び出し、転倒事故などの危険性が高まります。また、長時間の徘徊によって脱水や低体温、疲労から倒れてしまい、そのまま発見が遅れると死亡に至るケースもあります。
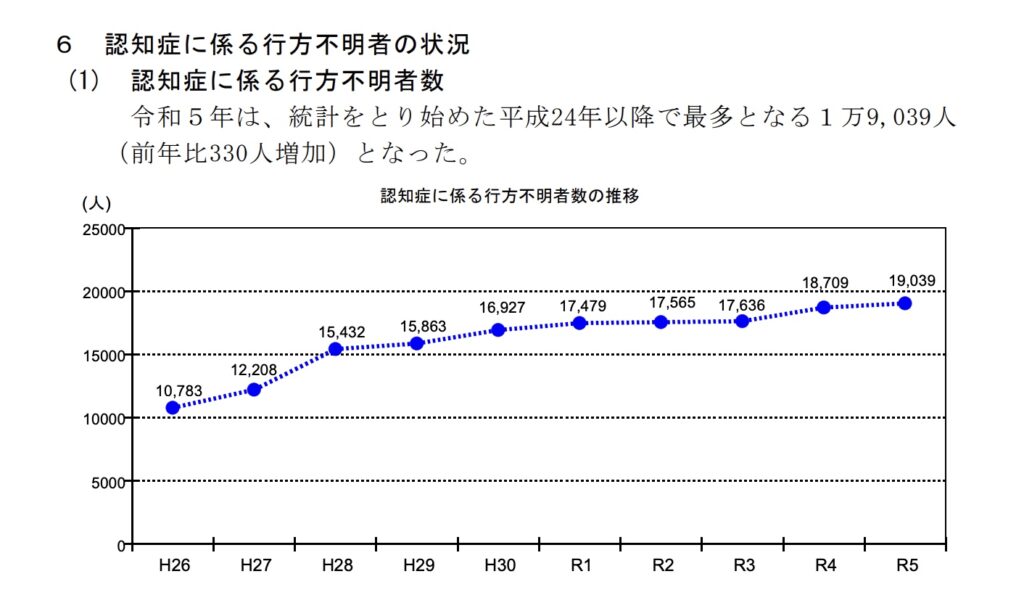
実際、警察庁の発表では、2022年の1年間に行方不明届が出された認知症の高齢者は1万9000人以上。そのうち約500人以上が死亡や未発見という形で報告されています。
こうしたリスクを減らすためにも、早期発見と未然防止の取り組みが重要です。
引用元:警察庁 令 和 5 年 に お け る 行 方 不 明 者 の 状 況 P.8
家族や介護者の精神的・身体的負担
徘徊への対応は、家族や介護者に大きなストレスをもたらします。
日常的に「いつ出て行くかわからない」「夜中に徘徊しないか心配」といった不安が続くと、常に警戒態勢を強いられ、睡眠障害や心身の不調を引き起こすこともあります。
介護疲れから、抑うつや離職、虐待といった二次的問題につながることもあり、対応には限界があります。たとえば「一晩中徘徊しないように見張っていた」という家族の声や、「徘徊中に転倒したときの責任を問われるのが怖い」と話す介護職員も少なくありません。
周囲のサポートや福祉サービスの利用、負担の分散が非常に重要です。
※ 在宅介護のストレスケアについて詳しく知りたい方はこちら>>>https://asu-asu.blog/kaigo-iraira-taisyohou/
地域全体への影響と社会問題化する徘徊
徘徊は個人や家庭だけの問題ではなく、地域社会全体に影響を及ぼす課題です。
認知症の高齢者が行方不明になった際には、警察や地域住民による捜索が行われ、多くの時間と労力が必要となります。また、交通機関の一時停止や商業施設への立ち入りなど、周囲への影響も大きく、見守り体制の構築が急務です。
近年では自治体や地域包括支援センターによる「徘徊高齢者SOSネットワーク」などの取り組みが進んでおり、地域ぐるみでの早期発見と保護が重視されています。
超高齢社会の日本において、徘徊は“社会全体で支えるべき認知症ケアの一部”として捉える必要があります。
徘徊予防のための生活習慣の工夫

日中に適度な運動を取り入れる
徘徊を予防するためには、日中に適度な運動を取り入れることが非常に効果的です。
運動には、身体の健康維持だけでなく、脳への刺激、ストレス軽減、夜間の安眠促進といった多くの効果があります。これにより「夜に起きて歩き回る」「理由なく出かけようとする」といった行動が減少します。
たとえば、散歩や体操、ガーデニングなど、本人が楽しみながら継続できる軽い運動が理想です。デイサービスでの機能訓練やレクリエーション参加も運動習慣の一部として有効です。
日中に活動量を高め、夜間は安心して休めるリズムを作ることが、徘徊予防の第一歩です。
生活リズムと排泄リズムの安定化
認知症の方の徘徊には、「生活リズムの乱れ」や「排泄に関する違和感」が関係していることがあります。
不規則な生活習慣、昼夜逆転、便秘や尿意への違和感は、不安や落ち着きのなさを引き起こし、それが“徘徊”という行動に現れます。特に夜間の徘徊には、排尿欲求や不眠が関係していることが多く見られます。
たとえば、排泄時間が不規則でトイレを探して歩き回ったり、トイレの場所がわからず徘徊するケースも報告されています。
起床・食事・排泄・入浴・就寝といった生活のルーティンを安定させることは、徘徊の予防に大きく貢献します。
趣味・役割・仕事など「目的」を持った生活
徘徊行動を抑えるには、日常生活に「目的」と「やりがい」を持ってもらうことが有効です。
認知症の方が徘徊する背景には、「何かをしなければ」という不安や、「自分の役割を果たしたい」という思いが隠れています。そうした気持ちに応えるように、日々の生活の中に“役割”を持たせることが効果的です。
たとえば、「お花の水やり」「タオルをたたむ」「新聞を取りに行く」など、簡単な家事や趣味を取り入れることで、「やるべきことがある」という意識が芽生えます。
役割を持つことで自尊心が満たされ、徘徊の頻度が自然と減っていく傾向があります。
ストレスを減らす環境調整と会話の工夫
認知症の方にとって、安心できる環境を整えることは徘徊予防の基本です。
部屋の照明が暗い、家具の配置が分かりづらい、知らない人が多く出入りするなどの状況は、不安や混乱を引き起こしやすく、徘徊の誘因になります。また、日常的な声かけが不足していると、孤独感から外へ出たくなることもあります。
たとえば、「今何をしているか分からなくなった」と不安が高まったとき、家族のやさしい声かけがあるだけで徘徊を防げることもあります。
環境を整え、安心できる人間関係を築くことが、最も根本的な徘徊予防策となります。
介護者・家族ができる「徘徊時」の対応法

無理に止めない・怒らない・否定しない
徘徊している本人に対しては、無理に止めたり、怒ったり、否定する対応は避けるべきです。
認知症の方は、強く引き止められたり否定されたりすると、不安や混乱がさらに増し、攻撃的になったり、より強く外に出ようとしたりすることがあります。また、そうした対応が本人の尊厳を傷つけ、介護者との信頼関係にも悪影響を及ぼします。
たとえば、「どこ行くの!」と強く叱るよりも、「一緒に行こうか」「ちょっとだけ休憩しよう」といった声かけの方が、落ち着いて戻ってきやすいことが多いです。
徘徊は“目的のある行動”であるという前提を持ち、尊重する姿勢で対応することが、もっとも重要です。
一緒に歩く・気をそらす・話を聞く
徘徊時の対応で効果的なのは、「同行・傾聴・気をそらす」3つのアプローチです。
認知症の方の不安な気持ちを受け止め、いったん一緒に歩いて話を聞いてみることで、自然と気持ちが落ち着きます。本人が「行かなくては」と思い込んでいる理由を無理に否定せず、会話の中で少しずつ気分を変えていくことがポイントです。
たとえば、「今日はお天気いいね」「お茶でも飲まない?」など、安心できる話題を投げかけながら、ゆっくりと帰宅の方向に誘導する方法が効果的です。
「歩かせる」よりも「寄り添って歩く」ことが、円滑な対応につながります。
見当識障害による「帰宅願望」への対応方法
「家に帰る」と繰り返す徘徊は、見当識障害による“過去の記憶”への回帰が原因です。
今住んでいる家を「他人の家」「知らない場所」と感じ、昔の実家や職場に帰ろうとする行動は珍しくありません。ここで「今ここがあなたの家ですよ」と否定すると、本人の混乱や不安が増すため逆効果になります。
たとえば、「今日はもう遅いから明日にしようね」「一緒に確認してからにしよう」など、相手の言葉を受け止めながら柔軟に対応するのが効果的です。
“今の現実”を押しつけるのではなく、“本人の世界”を尊重する姿勢が求められます。
家の中での徘徊 vs 外出してしまった徘徊の違いと対応
徘徊には「家の中」と「屋外」の2種類があり、それぞれ対応方法が異なります。
家の中での徘徊(室内移動)は、本人が何かを探している、場所を思い出せないといった軽度の混乱による場合が多く、環境調整や声かけで落ち着くことがあります。一方、外に出てしまう徘徊は命の危険を伴うため、早期発見・緊急対応が重要です。
たとえば、トイレが分かりにくい場所にあると、廊下や他の部屋を何度も歩き回る「室内徘徊」になることがあります。外出してしまった場合は、まず落ち着いて警察や地域ネットワークへ連絡し、過去に向かった場所や趣味を手がかりに探す必要があります。
「どこで徘徊しているのか」に応じて、対応方法を切り替える判断力が介護者に求められます。
徘徊を予防・早期発見する福祉用具とテクノロジー

GPS付き徘徊感知機器・見守りセンサーの種類と選び方
徘徊対策には、GPS付き感知機器や見守りセンサーの導入が非常に有効です。
これらの機器は、認知症の方が外出した際の位置情報をリアルタイムで把握でき、早期発見・安全確保につながります。自宅の玄関や施設の出入り口に設置すれば、外出時にアラームが鳴るシステムもあり、徘徊の“兆候”を見逃さずに済みます。
たとえば、GPS付きの靴・キーホルダー型端末・腕時計型などがあります。使用者の違和感を最小限にするためには、本人が無理なく身に付けられるデザインを選ぶことが大切です。
「万が一のときの備え」として、GPSと感知センサーの併用が今後の主流となるでしょう。
離床センサーやエリア検知システムの活用
離床センサーやエリア検知システムは、在宅介護でも施設介護でも導入効果が高い見守りツールです。
たとえば、赤外線センサーで玄関前に立っただけで家族のスマホに通知が届く製品や、夜間の起き上がりを感知してナースコールに連動するシステムがあります。
これらの機器は、ベッドからの離床や、特定のエリアへの立ち入りを検知し、介護者に通知する仕組みです。徘徊が起こる“前兆”を把握しやすくなり、転倒や外出のリスクを未然に防げます。
常に見守ることが難しい介護の現場において、離床・移動を“見える化”するツールは大きな支援となります。
ネームタグ・QRコード付きブレスレットの活用法
徘徊した場合に備えて、身元がすぐ分かる工夫は不可欠です。
ネームタグやQRコード付きブレスレットを身に付けてもらうことで、万一、外で保護された際に迅速に家族に連絡が届き、早期の帰宅支援が可能となります。
特にQRコード付きの迷子札は、スマートフォンで読み取るだけで「名前・住所・連絡先・病歴」などの情報が表示されるようになっており、保護者や地域の方が安心して対応できる仕組みです。
たとえば、服に直接縫い付けるタグタイプや、見た目がアクセサリーのようなブレスレットタイプがあります。
本人の違和感が少なく、外れにくい仕様を選ぶことが、継続的な利用のカギとなります。
アプリや通信機器による家族との連携術
家族間の連携を強化するには、アプリや通信機器の活用が非常に効果的です。
徘徊対応は、1人の介護者だけでは限界があり、リアルタイムでの情報共有が何より重要です。そこで、GPS連動アプリや見守りサービスアプリを導入すれば、複数の家族が位置情報を同時に把握し、協力体制を築くことが可能になります。
たとえば、「家を出たら通知」「移動履歴が自動で残る」といったアプリ機能があり、遠方に住む家族でも見守りに参加できます。
家族間で“安心を分担”する仕組みを持つことが、精神的負担の軽減にもつながります。
※ 生産性向上の取り組みについて詳しく知りたい方はこちら>>>https://asu-asu.blog/seisanseikojujou-tetteikaisetu/
徘徊発生時の緊急対応マニュアル

警察への迅速な連絡方法と通報のコツ
徘徊によって高齢者が行方不明になった場合は、ためらわず警察に通報することが最優先です。
行方不明からの時間が経過するほど、事故や転倒のリスクが高まるため、速やかな対応が命を守る鍵となります。認知症による徘徊は“事件性なし”でも対応してもらえるため、通報に遠慮は不要です。
通報時は、以下の情報を整理して伝えると捜索が円滑に進みます。
- 氏名・年齢・性別
- 身体的特徴(身長、体重、髪型、服装、靴など)
- 持病・服薬状況
- 最終確認された場所と時間
- 普段行きそうな場所や習慣
このような情報を事前にメモしておくと、いざという時に役立ちます。“早く連絡すればするほど早く見つかる”という意識が、行方不明者の早期保護につながります。
 yoshi
yoshi徘徊のリスクに備えて、写真付きの捜索用チラシを事前に用意しておくと、いざという時に近隣や地域の方々にも迅速に協力をお願いできます。日頃から「万が一」の備えを少しずつ進めておくことが、安心につながりますね。
近隣住民や交番への事前周知と協力体制
日頃から近隣住民や交番と連携を築いておくことは、徘徊発生時の迅速な対応に大きな効果を発揮します。
認知症のある方が外出してしまった際、ご近所や地域の人が「見慣れた人」「何か様子がおかしい」と気づいてくれることで、早期発見につながります。
たとえば、「家族が認知症で徘徊の可能性がある」ということを交番や町内会長に伝え、写真や緊急連絡先を渡しておくと、いざという時に協力を得やすくなります。
地域の見守り体制を構築するには、“日常的な声かけ”や“顔の見える関係づくり”が何より重要です。
「見守りSOSネットワーク」の活用方法
徘徊による行方不明に備えて、多くの自治体が運営しているのが「見守りSOSネットワーク」です。
これは、行方不明者が出た際に、地域の商店・交通機関・郵便局・住民などに情報が一斉配信され、目撃情報を集める仕組みです。警察との連携のもと運営されており、認知症の方が無事保護される確率が高まります。
全国多数の自治体で導入されており、登録しておけば事前に本人の情報を保管しておくことも可能です。
「うちの地域にはあるのか?」と気になった方は、地域包括支援センターまたは市区町村の福祉課に問い合わせてみましょう。
発見後の対応:理由を聞き、叱らないことが大切
徘徊によって発見された後の対応で重要なのは、本人を叱らず、まず安心させることです。
「なぜこんなことをしたの!」と責めてしまうと、本人の不安や混乱を助長し、次の徘徊行動の引き金になりかねません。むしろ、「どうしてここにいたの?」と優しく理由を聞き、気持ちに寄り添うことが、信頼関係の回復につながります。
たとえば、「お母さん、お疲れさま。寒くなかった?心配だったよ」といった言葉をかけることで、本人の不安がやわらぎます。
再発防止は“叱責”よりも“理解と支援”の積み重ねが大切です。
徘徊対策における地域・自治体との連携の重要性


地域包括支援センターとの連携方法
地域包括支援センターは、徘徊対策における最も頼れる相談窓口です。
介護保険の手続きだけでなく、認知症への対応、徘徊対策の機器や地域支援制度の紹介、ケアマネジャーとの連携まで幅広く対応してくれます。
たとえば、「家族が夜中に外へ出ようとする」「一人で買い物に出て迷子になったことがある」などの段階でも、具体的なアドバイスや見守りサービスの提案を受けることができます。
“問題が起こってから”ではなく、“兆候が見えたらすぐ相談”するのが理想的です。
民生委員・地域住民との連携を深める方法
徘徊を含む認知症ケアでは、地域の目・人のつながりが極めて重要です。
民生委員や町内会の役員、隣近所の住民と日頃からコミュニケーションを取っておくことで、いざという時の支援を得やすくなります。
たとえば、「お隣のおばあちゃん、最近外で迷っているようだった」といった気づきから、早期対応に結びつくケースは少なくありません。
自治体主催の認知症サポーター養成講座などを利用して、「気づき」「声かけ」「つながり」を地域全体で育てることが、徘徊対策の土台になります。
家族が地域との連携を進めるための第一歩
家族が地域とつながるには、「日常会話」と「情報共有」から始めることが第一歩です。
いきなり支援を求めるのではなく、「実は母が認知症で…」「ちょっと外出が増えて心配で…」といった話題を近所や町内会で自然に共有していくことが、信頼関係を築くきっかけになります。
また、自治体の地域ケア会議や認知症家族のつどいなどに参加することで、他の家族との情報交換や、専門職との顔つなぎもできます。
「孤立せず、つながること」こそが、徘徊対応を継続可能にする力となります。
徘徊を防ぐために“やってはいけない”対応とは?


身体拘束や施錠による自由の制限は逆効果
徘徊を防ぐためにドアに鍵をかける、手足を縛るといった身体拘束や物理的制限は、かえって逆効果になります。
これらの行為は、本人の自由と尊厳を奪うだけでなく、心理的なストレスや不信感を高め、さらに不穏・興奮・攻撃性を引き起こす恐れがあります。また、身体拘束は法律上も原則禁止されており、重大な人権侵害とみなされる可能性があります。
たとえば、「夜間に外出しないように玄関を鍵で封鎖したら、窓から無理やり出ようとして大怪我をした」といった事例も報告されています。
徘徊は力で止めるのではなく、「気づき・理解・環境調整」によって予防・対応する姿勢が重要です。
※ 不適切ケアについて詳しく知りたい方はこちら>>>https://asu-asu.blog/futekisetucare-kaizen/
徘徊を責める、罰を与えるような言動は危険
徘徊した本人を責めたり、罰を与えるような言動は、非常に危険で逆効果です。
認知症の方は、自分がなぜ怒られているのか理解できないことが多く、ただ恐怖や不安だけが残り、それがさらに徘徊や問題行動を悪化させる原因になります。責められることで自尊心を傷つけられ、「もう何もしたくない」と無気力になってしまうこともあります。
たとえば、「また出ていったの?」「何回言えばわかるの!」という言葉は、本人には“理解不能な怒り”として伝わり、混乱や閉じこもりを引き起こします。
徘徊は“悪意ある行動”ではないことを理解し、まずは安心感を与える言葉を心がけましょう。
対応を一人で抱え込まないための相談先・支援策
徘徊対応に限らず、認知症ケアは一人で抱え込まないことが最も大切です。
徘徊への不安や負担を自分だけで背負ってしまうと、精神的・身体的に限界が訪れ、介護者自身がうつ状態になったり、最悪の場合は虐待や介護放棄につながるリスクもあります。
地域包括支援センター、ケアマネジャー、民生委員、認知症サポート医、家族会など、多くの相談機関が全国に存在します。たとえば「地域包括に相談したことで、GPS機器を無料で借りられる制度を知った」という声も少なくありません。
“相談することは、弱さではなく介護の強さ”です。必要な情報や支援を上手に活用しましょう。
まとめ:徘徊を「理解」することが最も重要な第一歩


徘徊を“異常行動”と捉えないことの重要性
徘徊は認知症に伴う「異常行動」ではなく、「目的のある行動」であることをまず理解することが大切です。
徘徊している本人には「帰りたい」「誰かに会いたい」「トイレを探している」などの明確な理由があることがほとんどです。それを無視して“異常”と断じてしまうと、本人の気持ちを否定し、支援の方向性も誤ってしまいます。
たとえば、帰宅願望の強い方が外に出ようとする場合、その背景にある「不安」や「孤独」を理解することで、環境調整や声かけで徘徊を防ぐことができます。
徘徊を“症状”ではなく“メッセージ”として捉える視点が、介護を大きく前向きに変える鍵になります。
「本人の目的ある行動」として向き合う姿勢
徘徊を“止める”ことばかりに目を向けず、「なぜその行動に至ったのか?」という視点で向き合う姿勢が重要です。
認知症の方の行動には、記憶の混乱、過去の習慣、不安、ストレスなど、何らかの“きっかけ”があります。そこを一つずつ紐解いていくことで、根本的な支援が可能になります。
たとえば、「帰宅したい」という言葉が出たとき、それは「落ち着かない」「ここが自分の居場所だと思えない」という心の訴えかもしれません。
“行動の裏側にある思い”を理解しようとすることで、介護者のストレスも減り、穏やかな関係性が築けます。
家族・介護職・地域が連携して支える徘徊ケアのあり方
認知症による徘徊に向き合うには、家族・介護職・地域の「連携」が不可欠です。
介護者一人がすべてを背負うのではなく、地域包括支援センターや自治体の支援、近所の見守り、介護サービスの活用を含めた「チームケア」を意識することで、徘徊に伴うリスクを減らし、本人の尊厳も守ることができます。
たとえば、事前に地域に情報を共有し、GPSや見守りカメラを導入しておくだけでも、安心感と行動の自由が両立できます。
徘徊を“家族の問題”ではなく、“地域全体の支援対象”として捉えることが、これからの介護のスタンダードになります。

コメント